Wat is vasculaire vaatmalformatie?
Leestijd: 4 minuten
Vasculaire vaatmalformatie is een verzamelnaam voor tientallen vaatafwijkingen. Van wijnvlekken tot allerlei zeldzame syndromen. Vaatmalformaties zijn weeffoutjes bij de aanleg van vaten. Ze zijn al bij de geboorte aanwezig en groeien met het kind mee. Er zijn verschillende soorten vaatmalformaties: in haarvaten, aders, slagaders en lymfevaten. Ze kunnen zich door en op het hele lichaam verspreiden.

Waardoor ontstaat vasculaire vaatmalformatie?
Vasculaire vaatmalformaties zijn goedaardige aandoeningen waarbij de bloedvaatjes verkeerd zijn aangelegd. Door een genetische fout worden signalen in de cel afgegeven waardoor de motor van de cel, de zogenaamde mTor, te hard draait. Deze motor van de cel zorgt ervoor dat allerlei processen worden gereguleerd zoals de opslag van suiker en vetten maar ook de groei van cellen en vaten.
Doordat de motor te hard aanstaat, is het evenwicht in de cellen verstoord en zie je dat de vaten een afwijkende structuur hebben. Ook andere processen raken verstoord, zoals de stolling binnen de vaatmalformatie. Bij een groot deel van de mensen met vasculaire vaatmalformatie zie je dat het stollingssyteem is geactiveerd en worden lokaal in de vaatmalformatie kleine stolseltjes (bloedpropjes) gemaakt. Die stolseltjes kunnen kleine vaatjes afsluiten waardoor weefsel afsterft.
Dit leidt tot ischemie (verminderde zuurstof en bloedvoorziening naar organen of weefsel) en extreme pijnklachten.
De bekendste vorm van vaatmalformatie zijn wijnvlekken. Onder de huid zitten dan op één plaats meer haarvaatjes dan normaal. Deze vaatjes zijn ook wijder dan normaal. Je kunt ze door de huid heen zien als een rode vlek. Vaak hebben ze een netvormig patroon: de wijnvlek.
Veneuze malformatie
Een vaatmalformatie van de aders noemen we veneuze malformatie. Normale aders voeren bloed af van weefsel of organen. Aders die niet goed zijn aangelegd, doen dat niet. Een veneuze malformatie ziet er soms uit als spataders. Ze kunnen zichtbaar zijn door de huid, maar ze kunnen ook dieper liggen, bijvoorbeeld in spieren.
Arterioveneuze malformatie
Een arterioveneuze malformatie is een plek in het lichaam waar veel bloed naartoe wordt gevoerd omdat er een afwijkende structuur is bestaande uit slagaders en aders. Het grootste risico van een arterioveneuze vaatmalformatie is dat je een bloeding krijgt en dan in korte tijd veel bloed verliest. Dit kan zelfs levensbedreigend zijn.
Een veneuze malformatie ziet er soms uit als spataders, maar kunnen ook dieper liggen bijvoorbeeld in de spieren.
Lymfatische vaatmalformatie
Er kan ook een fout zitten in de aanleg van lymfevaatjes die normaal weefselvocht afvoeren. Bij lymfatische malformaties hebben lymfevaatjes kleine of grote holten die geen verbinding hebben met de normale lymfebanen waardoor er ook vocht in de vaatmalformatie blijft staan. Afhankelijk van de locatie van de vaatmalformatie kunnen veel klachten ontstaan door lekkages van lymfevocht en infecties van de vaatmalformatie.
Gecombineerde vaatmalformaties
Sommige mensen hebben complexe vaatmalformaties (veneus, lymfatisch, wijnvlek of arterioveneus), over- of ondergroei en andere verschijnselen. Voorbeelden zijn het Klippel-Trénaunay syndroom en Sturge Weber syndroom.
Alle aandoeningen die onder vasculaire vaatmalformatie vallen, zijn altijd aanwezig bij de geboorte. Maar ze kunnen soms pas weken of zelfs jaren na de geboorte zichtbaar worden en klachten geven. Dit heeft te maken met de omvang van vaatmalformatie en de klachten die erdoor ontstaan.
’’Ik kreeg hier een meisje van negen jaar met pijn aan haar been,’’ geeft kinderarts, kinderhematoloog en klinisch farmacoloog Maroeska te Loo als voorbeeld van een kind waarbij de vaatmalformatie pas op latere leeftijd ontdekt werd. ’’Er werd gedacht aan botkanker. Ze belandde op de afdeling kinderoncologie, maar na het nemen van een biopt bleek ze vaatmalformatie te hebben.’’

Soms wordt de vaatmalformatie pas op volwassen leeftijd zichtbaar
Soms wordt de vaatmalformatie pas op volwassen leeftijd zichtbaar, bijvoorbeeld omdat de aandoening zich langzaam ontwikkelt en zich in het lichaam bevindt. ’’Het kan zo zijn dat je 15 of 16 bent of nog veel ouder voordat je er last van krijgt. Er was een jongen die een spontane botbreuk kreeg in zijn arm. Hij liep met gips en een paar maanden later brak zijn arm weer. Na het maken van een ‘Full Body MRI’ bleek de vaatmalformatie in zijn hele lichaam te zitten, ook in zijn buik.’’
‘Het kan zo zijn dat je 15 of 16 bent of nog veel ouder voordat je er last van krijgt.’
En dat maakt de aandoening voor kinderen zoals hij nog lastiger, vervolgt de kinderarts haar verhaal. ’’Hij heeft niet alleen last van dreigende botbreuken. Maar de lymfatische malformatie bevindt zich op verschillende plaatsen in het lichaam waarbij er ook cystevorming is. En stel dat zo’n cyste zo groot wordt als een voetbal en dan gaat lekken… Dan word je daar heel ziek van.’’
Extreem veel klachten
De kinderarts vertelt dat er een kleine categorie patiënten is met extreem veel klachten. ’’Dat zijn kinderen of volwassenen bij wie de vaatmalformaties hun lichaam of gezicht misvormen en die bijvoorbeeld doordat ze zich vlakbij de luchtpijp bevinden, levensbedreigend kunnen zijn.’’
Daarnaast zijn er patiënten die zoveel pijn ervaren van vaatmalformatie dat ze daardoor geen normaal leven kunnen leiden en veel behandelingen nodig hebben om de pijn draaglijk te maken. ’’Ze gebruiken veel pijnstillers, tot morfine aan toe, zonder dat dit de klachten daadwerkelijk verbetert. De pijnstillers maken het alleen dragelijker,’’ aldus Maroeska te Loo.
Syndroom van Klippel-Trénaunay
’’Of neem kinderen die syndroom van Klippel-Trénaunay hebben.’’ Het Klippel-Trénaunay syndroom heeft drie kenmerken: spataderen, wijnvlekken en overgroei van botten of weefsels die zich, rondom de organen en botten of in de ruimtes daartussen bevinden. ’’Deze groep loopt een verhoogd risico op het krijgen van trombose en longembolieën.’’
Er zijn een paar duizend patienten met een vaatmalformatie in Nederland, schat de kinderarts in. In het expertise centrum Nijmegen worden jaarlijks 650 nieuwe patiënten (kinderen en volwassenen) gezien. ’’Er zijn ongetwijfeld ook nog genoeg patiënten die we (nog) niet kennen.’’
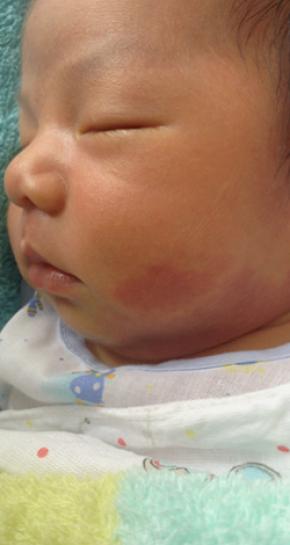
Elke patiënt is uniek, stelt de kinderarts. De behandeling verschilt dan ook per patiënt en varieert van het samen plakken van de vaten, chemotherapie en antistolling, tot het dragen van steunkousen, het verrichten van een operatie of het geven van medicatie.
Ook zijn er studies gaande naar nieuwe behandelmogelijkheden waarmee een genfout wordt aangepakt waardoor de groei van de van de vaatmalformatie gericht kan worden geremd. ’’Helaas zijn we nog niet zover dat deze bij patiënten kunnen worden ingezet.
Wat het wel extra moeilijk maakt is dat niet iedereen dezelfde genetische fout heeft waardoor ‘personalised treatment’ nodig is,’’ stelt de kinderarts.
’’Gelukkig ontdekken we steeds meer over deze aandoeningen en komen betere behandelingen hopelijk steeds dichterbij.’’
