Tromboseprofylaxe bij operaties
Leestijd: 4 minuten
Bij grote operaties met bedlegerigheid, zoals het vervangen van je knie of heup en bariatrische ingrepen zoals een maagverkleining, loop je risico op trombose. Daarom krijg je bij deze - en ook bij andere operaties - vaak tromboseprofylaxe voorgeschreven, meestal in de vorm van antistollingsmiddelen. Daarmee wordt geprobeerd te voorkomen dat je trombose krijgt.
Als je in het ziekenhuis ligt, heb je een verhoogde kans op het ontwikkelen van een veneuze trombo-embolie (VTE), ook wanneer je geen operatie hebt ondergaan maar aan het bed gekluisterd bent. VTE is een bloedstolsel dat ontstaat in een van de aderen die het bloed transporteren naar het hart en vanaf het hart naar de longen.
Hoog risico
Het ondergaan van een operatie zorgt voor een nog grotere risicofactor voor het ontstaan van trombose. Met name bij een heup- of knievervangende operatie is een VTE een van de meest voorkomende en ernstigste complicaties.
VTE is overigens de overkoepelende term voor DVT: diep veneuze trombose in een van de diepe aderen en longembolie. Bij longembolie blokkeert een stolsel een ader in je longen. VTE kan ernstige gevolgen hebben en zelfs levensbedreigend zijn.
Een op de vier mensen overlijdt aan de directe of indirecte gevolgen van trombose.
Een op de vier mensen overlijdt aan de directe of indirecte gevolgen van trombose. Om het risico op trombose tijdens en na een operatie te beperken, worden antistollingsmiddelen - tromboseprofylaxe - ingezet als voorzorgsmaatregel.
Dit gebeurt bij operaties waarbij je een relatief hoog risico loopt op trombose. Je kunt dan tromboseprofylaxe krijgen in de vorm van LMWH (laagmoleculaire heparine). Een hoog risico op een VTE loop je bij:
- orthopedische ingrepen (knie en heup)
- bariatrische ingrepen (maagverkleining en gastric bypass)
- het verwijderen van tumoren in je buik, je borstkas of kleine bekken
Gemiddeld risico
De arts kan trombotische profylaxe overwegen bij operaties met een gemiddeld risico op trombose, zoals bij:
-
kijkoperaties (bij kanker of kijkoperaties die langer dan drie kwartier duren)
-
operaties in je buik-, bekken-, of borstkasgebied
-
gynaecologische ingrepen (niet-kanker gerelateerd)
-
vaatchirurgische ingrepen (plaatsen stent en aanleggen bypasses om vernauwingen kransslagaders van het hart te verhelpen)
-
hartchirurgie
-
hoofdhalschirurgie (kankergerelateerd)

Laag risico
Je kunt ook trombotische profylaxe krijgen bij operaties waarbij je een laag risico loopt op trombose. Denk hierbij aan operaties bij een liesbreuk, prostaatproblemen, goedaardige borstafwijkingen, vernauwde halsslagader, verklevingen in de buikwand, hoofd- halsoperaties (bijvoorbeeld aan je hals-, schild- en speekselklieren, maar dan niet kankergerelateerd) of het aanbrengen van een centraal veneuze lijn (katheter).
Of wanneer je extra risico loopt op trombose, omdat je ouder bent dan 75 jaar, morbide obesitas hebt (BMI hoger dan 30), bedlegerig bent, eerder trombose hebt gehad, wanneer er trombose in je familie zit of wanneer je korter dan een maand geleden een beroerte hebt gehad.
Tromboseprofylaxe voor of na de operatie?
In ons land krijg je vaak de avond voor je operatie tromboseprofylaxe toegediend. De gedachte hierachter is dat je tijdens de operatie langdurig stilligt en dat daardoor de kans bestaat dat er op dat moment bloedstolsels ontstaan.
In andere delen van de wereld, bijvoorbeeld in de Verenigde Staten, wordt soms pas ná de operatie gestart met tromboseprofylaxe. De reden om na de operatie te beginnen, is om de kans op inwendige bloedingen te beperken.
Voor het toedienen van tromboseprofylaxe voor of na een operatie is volgens onderzoekers allebei iets te zeggen. Diverse studies moeten in de toekomst meer duidelijkheid geven over het beste moment van toedienen.
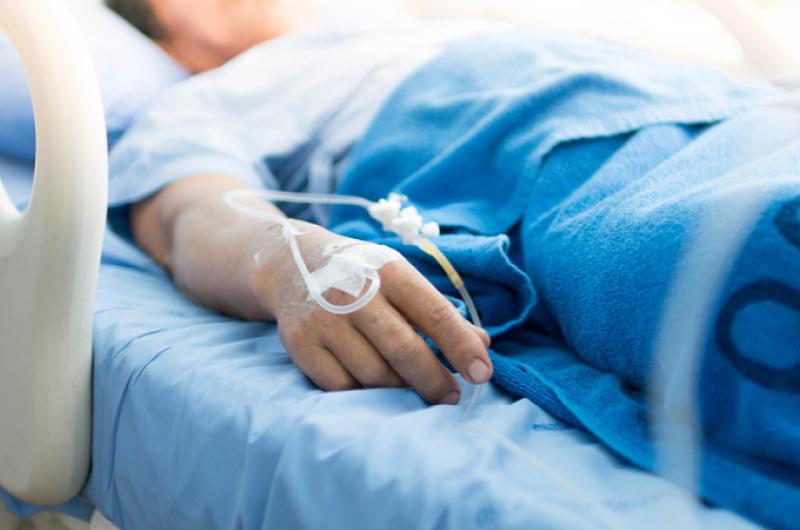
Inspuiten of toedienen via infuus
Voor tromboseprofylaxe bij operaties wordt meestal gebruikgemaakt van laagmoleculair gewicht heparines (LMWH). Dat zijn milde antistollingsmiddelen en ze worden onderhuids ingespoten of via infuus toegediend.
Ze werken kortdurend. Heparines zijn na een aantal uur uit het lichaam verdwenen, na ongeveer vier tot twaalf uur, afhankelijk van de manier van toedienen en de dosering. Meestal gebruik je heparines maar kort. Bij een langere behandelduur krijg je andere, langwerkende bloedverdunners.
Het kan zijn dat je bij gebruik van LWMH ernstig risico loopt op een inwendige bloeding of op ernstige complicaties door een bloeding. Dan wordt er mogelijk gekozen voor een andere behandeling: Intermitterende Pneumatische Compressie (IPC) en steunkousen.
Bij IPC wordt een manchet om je arm of been bevestigd. Het manchet bevat luchtkamers die afwisselend worden opblazen met lucht en vervolgens weer leeglopen. Hierdoor ontstaat een pompende beweging die ervoor zorgt dat het overtollige vocht in je been of arm kan worden afgevoerd. IPC wordt gebruikt in combinatie met het dragen van steunkousen of zwachtels.

Hoe lang krijg je tromboseprofylaxe?
Hoe lang je tromboseprofylaxe krijgt na een operatie hangt onder meer af van het ziekenhuis waar je wordt geopereerd. Elk ziekenhuis heeft een eigen tromboseprofylaxe-protocol. De duur van je tromboseprofylaxe is ook afhankelijk van je mate van immobilisatie. Dat wil zeggen: hoelang het duurt voordat je weer enigszins kunt bewegen en lopen na een chirurgische ingreep. Als je snel weer mobiel bent, dan krijg je minder lang profylaxe.
De belangrijkste factor die bepaalt hoe lang je tromboseprofylaxe krijgt na een operatie, is de kans op tromboseproblemen. Bij niet-orthopedische ingrepen kan de antistollingsmedicatie beperkt worden tot LMWH-injecties tijdens je verblijf in het ziekenhuis of de periode waarin je veel op bed ligt om te herstellen.
Zes weken tot drie maanden
Bij orthopedische ingrepen die een hoger tromboserisico hebben, wordt de antistollingsbehandeling vaak voortgezet. Dit kan in de vorm van andere antistollingsmiddelen in tablet of capsulevorm nadat je uit het ziekenhuis bent ontslagen. Dit kan zes weken tot drie maanden duren. Ook hierbij ligt het eraan wat voor ingreep je gehad hebt, hoe je lichamelijke conditie is en in hoeverre je mobiel bent.




